Разное
Признаки присутствия глистов в печени часто могут быть неприметными или маскироваться под другие заболевания.
Современная стоматология предлагает множество решений для тех, кто мечтает о красивой и здоровой улыбке.
Как выбрать необычный подарок? Многочисленные события и в преддверии праздников мы задумываемся о выборе
В поисках современного и удобного решения для обеспечения комфорта на вашей даче? Биотуалет для дачи –
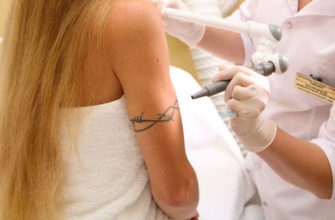
Повсеместное желание выразить свою индивидуальность привело к значительному распространению татуировок
Технологии хранения и охлаждения играют ключевую роль в успешной организации работы магазина, особенно
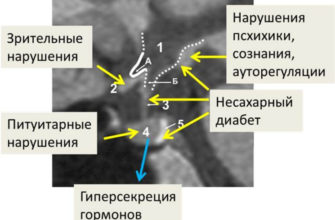
Все, что нужно знать об аденоме гипофиза – симптомы, причины, диагностика, лечение и профилактика
Как Но-шпа помогает устранить головную боль при беременности Во время беременности женщине приходится
Профилактика и лечение мигрени у беременных – 9 эффективных способов облегчить состояние Головная
Этапность в лечении инсульта – главные шаги на пути к выздоровлению Инсульт – это острой нарушение